子宮頸がん検査は、婦人科検診の基本となる検査です。
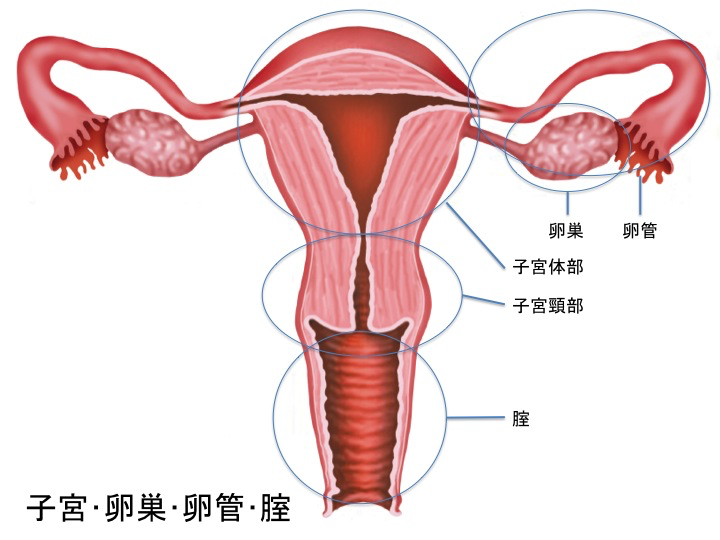
腟の一番奥で、子宮の出口である子宮頸部をブラシなどで、こすって得られた細胞を検査します。
会社で行われる検診などでは自己採取法も採用されていますが、細胞診(細胞の検査)、HPV検査ともに精度が低く、早期の細胞の異常を見つける目的の、がん検診としては推奨されていません。
また、医療機関で婦人科医が行う細胞診でも、従来法と異なり当院でも採用している「液状細胞診」が精度が高く、またHPV検査も同時に行える検査が現在では主流です。
頸がん検査の結果の主なものは、
・NILM=細胞の異常なし
・ASC-US=細胞の異型あり
・ASC-H、LSIL、HSILなど=異形成(前がん病変)の疑い
・SCC=子宮頸がん
などと表記されます。
子宮頸部以外の細胞診はパパニコロー分類に従って、Class IからVと表記されます。子宮体がん検査もパパニコロー分類で結果が出ますが、子宮頸がんはベセスダ分類と言って、他の細胞診と異なる表記法が用いられています。
ASC-USの結果が得られた場合、保険診療で高リスクHPV検査を行うことが認められており、高リスクHPV検査を行うことをお勧めします。
平成31年4月19日からは、高リスクHPVの中でも最も頻度が高くリスクも高い16型、18型の判定もできるようになりました。
細胞診の結果によって、精密検査としてコルポスコピーが必要な場合があり、当院でも検査が行えるよう準備をしています。
今後子宮頸がん検診は、見逃しを減らし、検診コストを下げるため、最初に細胞診ではなくHPVの有無を検査するHPV検査単独法に移行します。横浜市の子宮頸がん検診では、今年からHPV検査単独法が導入されました。
しかしながらHPVを原因としない子宮頸がんも稀ではあるものの存在するため、不正出血やおりものの異常がみられた場合には、細胞診による子宮頸がん検査を受けて下さい。
HPV検査単独法を受けていない方、この1年間、子宮頸がん検診を受けましたか?
またHPVワクチンについてももう一度考えてみましょう。
HPVワクチンについて、動画による解説を公開しています。
子宮がん検診、子宮体がん検査との違いは? こちらの記事を参考にしてください。
子宮がん検診と子宮頸がん検診はどう違うの? 子宮体がんは?
文責 桜井明弘(院長、日本産科婦人科学会専門医)
初出:平成31年4月20日
補筆修正:令和3年1月3日、11月7日
補筆修正:令和4年1月18日、3月27日、5月1日、9月21日、11月2日
補筆修正:令和5年4月15日、11月2日
補筆修正:令和6年1月7日、12日、5月24日、9月21日、11月24日
補筆修正:令和7年4月18日、HPV検査単独法など修正しました。

