生殖補助医療のメインイベントとも言える、採卵。
卵巣から卵子を採取し、いよいよ精子と受精をさせます。
その方法として、「体外受精」と「顕微授精」がありますが、その選択基準は?
産婦人科クリニックさくらでは、採卵日に採取された精液を主にSwim Up法と呼ばれる処理で行い、良好な運動精子を、より分けます。
その結果得られた良好運動精子が100万以上得られたら「体外受精」を、100万に満たない場合には、受精障害が起こる可能性が高まるため「顕微授精」を勧めています。
また、最初の採卵で、4個以上の卵子が採取できた場合、良好運動精子が100万以上得られても、半分は体外受精、半分は顕微授精を勧めます。これをSplit ICSIとよび、「受精障害」の可能性がある場合に行います。
受精障害は、これまで妊娠が一度もなかったカップルの場合、不妊の原因として考えられます。
近い過去に、流産であっても妊娠があった場合、受精障害の可能性は低いですが、前回の妊娠から、だいぶ経つ場合にも、受精障害を疑わなければなりません。
さて、体外受精と顕微授精、選択した場合、それぞれどれくらいの受精率なのでしょうか。
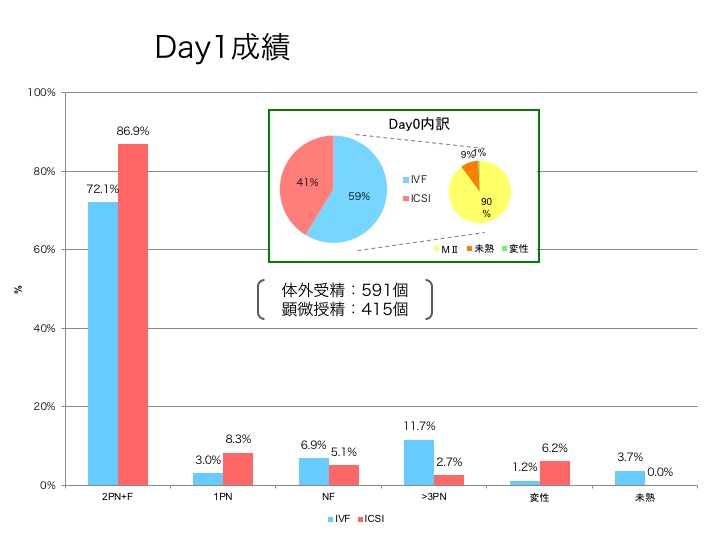
ここにあげる図は、院内資料のため、少し分かりにくいと思いますので、解説します。
右上の二つの円グラフ、右は採卵時の卵子の状態で、MIIとあるのが「成熟卵」(90%)で受精に適した状態と考えられた卵子です。
採卵時に未熟な卵子(9%)や変性している卵子(1%)は受精には適していません。
2019年に、これらの成熟卵を上記の方針に従ってcIVFまたはIVFとある、体外受精を行った成熟卵が591個、顕微授精を行った成熟卵は415個でした。
そして実際の受精率は棒グラフの2PN+Fで、体外受精で72.1%、顕微授精で86.9%と、2018年は体外受精71.0%、顕微授精79.7%だったので、ともに前年より受精率は上昇しました。
他に棒グラフのNFは未受精を表し、>3PNは多精子受精、つまり体外受精で一つの卵子に2つ以上の精子が入り込んでしまったもので、これも正常な受精卵として発育しません。また変性率は体外受精1.2%に対して顕微授精6.2%、と、顕微授精は卵子に直接精子を注入させるため、わずかではありますが、卵子を変性させてしまう確率が体外受精に比べて上昇します。顕微授精の変性率は例年5〜6%程度です。
受精方法の体外受精、顕微授精、Split ICSIの当院の基準を示しましたが、カップルの価値観によって、どの方法を用いるか、相談して最終的に決定します。顕微受精
保険診療で行う「生殖補助医療の実際」の説明動画はこちらをご覧ください。
当院の生殖補助医療の治療成績と新しい治療戦略を解説した動画を、最新データに基づいてアップデートしましたのでご参考にしてください。
文責 桜井明弘(院長、日本産科婦人科学会専門医)
初出:平成30年12月25日
補筆修正:令和2年2月21日
補筆修正:令和3年4月13日
補筆修正:令和4年10月1日、26日
補筆修正:令和5年4月7日、8月29日、10月31日、12月18日
補筆修正:令和6年4月2日

